Катаракта
Катаракта: общие сведения
Катаракта — заболевание глаз и одна из основных причин потери зрения среди людей старше 40 лет. При катаракте в глазах появляются мутные пятна, а картинка может казаться нечёткой или размытой, как будто человек смотрит через запотевшее стекло.

Так видят люди с катарактой
Чаще всего заболевание развивается постепенно из-за физиологических изменений в глазах, однако иногда может возникнуть спонтанно в детстве. Зрение может ухудшиться настолько, что способность видеть пропадёт полностью.
Ускорить развитие катаракты может плохое питание, курение, травмы и ожоги глаз, сопутствующие хронические заболевания.
Распространённость
Катаракта — одна из основных причин ухудшения зрения и обратимой слепоты, её диагностируют у каждого шестого человека в возрасте старше 40 лет в мире. При этом женщины болеют в два раза чаще, чем мужчины.
В России катаракта диагностируется у 1 200 человек на 100 000 населения. Ежегодно на территории Российской Федерации проводится более 460 000 операций по её лечению.
Код МКБ
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) катаракта относится к болезням хрусталика и обозначается кодами H25 («Старческая катаракта») и H26 («Другие катаракты»).
Группы катаракты по МКБ-10:
- H25.0 — начальная старческая катаракта;
- H25.1 — старческая ядерная катаракта;
- H25.2 — старческая морганиева катаракта;
- H25.8 — другие старческие катаракты;
- H25.9 — старческая катаракта неуточнённая;
- H26.0 — детская, юношеская и пресенильная катаракта;
- H26.1 — травматическая катаракта;
- H26.2 — осложнённая катаракта;
- H26.3 — катаракта, вызванная лекарственными средствами;
- H26.4 — вторичная катаракта;
- H26.8 — другая уточнённая катаракта;
- H26.9 — катаракта неуточнённая.
на анализах до 30%.
не пропустить скидки и акции 🥰
Стадии развития катаракты
При катаракте на хрусталике появляются мутные пятна, поэтому люди видят предметы размыто.
Хрусталик — это прозрачная линза, он фокусирует поступающий на сетчатку свет, благодаря этому человек может рассмотреть чёткую картинку.

Слева — здоровый глаз с прозрачным хрусталиком, справа — помутневший хрусталик при катаракте
В основном хрусталик состоит из воды и белковых волокон. Волокна растут всю жизнь, со временем они уплотняются, в результате увеличивается масса и толщина хрусталика. Кроме того, меняется и его химическая структура: нарушается микроэлементный состав хрусталика, в нём накапливаются натрий, кальций, цинк и вода. По мере взросления хрусталик желтеет, переполняется водянистой влагой из кровеносных сосудов, питающих глаз, его прозрачность снижается, развивается катаракта.
На ранних стадиях заболевание может представлять собой небольшое мутное пятно в задней капсуле хрусталика. Со временем оно увеличивается и может заполнить всё ядро, из-за чего проходящий свет не преломляется как следует, зрение снижается.
Стадии развития катаракты:
- начальная — помутнение хрусталика начинается с его периферии, формируются характерные тёмные полосы, при этом острота зрения практически не снижается;
- незрелая — помутнения располагаются неравномерно по краям и на ядре, человек видит предметы размыто, зрачок может приобретать перламутровый оттенок;
- зрелая — помутнение поражает весь хрусталик, острота зрения выраженно снижается;
- перезрелая — хрусталик разрушается, зрение утрачивается, зрачок приобретает неравномерный молочный цвет.
Как быстро созревает катаракта
Разрушение белковых волокон хрусталика — индивидуальный процесс, в среднем он занимает от 4 до 15 лет.
При начальной стадии катаракты человек, как правило, не чувствует болезненности или сильного дискомфорта, острота зрения практически не меняется. Со временем, когда помутнение попадает в оптическую зону и препятствует преломлению света, зрение ощутимо снижается. Если ничего не предпринять, человек может потерять зрение совсем, сохранится только светоощущение.
Стадию катаракты может определить только врач с помощью офтальмологического оборудования.
Причины катаракты
Большинство исследований по изучению причин катаракты не могут достоверно описать пусковые факторы болезни. Некоторые учёные предполагают, что изменения в хрусталике могут возникнуть после травм глаза, ожогов сетчатки или из-за нарушения кровообращения в сосудах — например, на фоне сахарного диабета, инфекционных заболеваний. Кроме того, выявлены генетические причины болезни. Как правило, генетический фактор ответственен за врождённые случаи катаракты.

Катаракта у младенца с врождённой краснухой
Факторы риска катаракты
Основной фактор риска развития катаракты — возраст. До 90% случаев болезни связаны с разрушением белковых волокон хрусталика, возникающим по мере старения. Кроме того, на скорость и степень развития болезни влияют и другие факторы.
Факторы риска развития катаракты:
- пол — у женщин заболевание диагностируют в два раза чаще, чем у мужчин. Как влияет гендерный фактор на развитие катаракты, неясно, но, вероятно, это связано с гормональными различиями;
- раса — исследования доказывают, что африканцы более склонны к развитию катаракты и ухудшению зрения, чем европейцы;
- сахарный диабет — увеличение концентрации сахара в крови запускает разрушение сосудов глаза, из-за чего нарушается поступление к нему питательных веществ;
- ожирение — преждевременные возрастные изменения в хрусталике отчасти связывают с нарушениями жирового обмена;
- воздействие ионизирующего и ультрафиолетового излучения — чрезмерное воздействие излучения разрушает белковые волокна хрусталика и может привести к его помутнению;
- курение — вещества, входящие в состав табачного дыма, нарушают выработку антиоксидантов в организме и приводят к более быстрому прогрессированию катаракты;
- операции на глазах и другие механические повреждения могут ускорить разрушение белковых волокон хрусталика;
- применение глюкокортикостероидов — развитию катаракты способствует как использование высоких доз, так и длительность лечения;
- близорукость — поскольку причиной близорукости служит больший объём глазного дна, сетчатки и сосудистой оболочки, это ухудшает кровенаполнение глаза и питание всех его структур, включая хрусталик.
Осложнения катаракты
Главная угроза катаракты — ухудшение зрения вплоть до слепоты. Однако обычно зрение теряют только пациенты с поздно диагностированной или нелеченной болезнью. Кроме того, у людей с катарактой могут возникнуть факогенная глаукома, факолитический иридоциклит и обскурационная амблиопия.
Факогенная глаукома — повышение внутриглазного давления, которое связано с увеличением объёма хрусталика на фоне заполнения его водянистой влагой. При этом нарушается циркуляция внутриглазной жидкости и развиваются характерные симптомы: боль в глазу, головная боль, ощущение радужных кругов перед глазами.
Факолитический иридоциклит — воспаление радужной оболочки и ресничного тела глаза. Заболевание проявляется головной болью и неприятными ощущениями в глазу, в нём проступает красная или синюшная сетка сосудов, нарушается подвижность зрачка, цвет радужки меняется на зеленоватый.
Обскурационная амблиопия — снижение остроты зрения, которое чаще всего возникает у детей с врождённой катарактой.

Нередко на фоне длительно существующей катаракты развивается экзотропия — одностороннее расходящееся косоглазие. Автор: Kakawere, CC BY 4.0
Виды катаракты
Катаракту классифицируют по времени возникновения, локализации помутнений в хрусталике и степени тяжести.
Виды катаракты по времени возникновения:
- врождённая — редкая форма болезни, которая может развиться у ребёнка после перенесённой внутриутробной инфекции, из-за наследственных заболеваний, курения матери или употребления спиртных напитков во время беременности;
- приобретённая — формируется с возрастом в ходе естественного старения организма, нарушения обменных функций.
Виды катаракты в зависимости от локализации помутнений в веществе хрусталика:
- ядерная — располагается в центральной части;
- кортикальная (корковая) — затрагивает края, при этом само ядро остаётся прозрачным;
- задняя субкапсулярная — поражена задняя часть;
- тотальная (полная) — помутнение всех слоёв.

У людей старше 55 лет обычно диагностируют ядерную, кортикальную или субкапсулярную катаракту
Симптомы катаракты
Характерный симптом катаракты — появление мутных пятен в глазу. Со временем они сливаются и блокируют попадание света на сетчатку, зрение ухудшается.

Главный симптом катаракты — помутнение хрусталика. Автор: Rakesh Ahuja, MD, CC BY-SA 2.5
При этом ранние проявления катаракты могут быть весьма разнообразными. Всё зависит от формы болезни и индивидуальных особенностей. В одних случаях вначале ухудшается зрение на дальнее расстояние, в других — острота зрения вблизи. Важным признаком может быть быстрое ухудшение зрения у человека с близорукостью, если до этого оно было стабильным.
Другие распространённые признаки катаракты:
- размытое зрение;
- изображение приобретает желтоватый оттенок;
- нарушение сумеречного зрения;
- радужные круги в глазах;
- двоение перед глазами при рассматривании предметов;
- потребность часто менять очки или линзы;
- гиперчувствительность к свету.
Диагностика катаракты
Диагностикой и лечением заболеваний глаз занимается профильный специалист — офтальмолог. Если зрение ухудшилось, а в глазах появилось помутнение, следует как можно скорее обратиться к нему.
Когда следует обратиться к врачу
Какого-то специфического симптома, который бы однозначно указывал на катаракту, не существует. Поэтому к офтальмологу следует идти при любых сколько-нибудь заметных изменениях зрения. Чем раньше начать лечение, тем больше будет шансов на успешную терапию.
Немедленно обратиться за медицинской помощью следует, если возникают эпизоды двоения в глазах, вспышки или мушки, появилась головная боль или боль в глазах.
Чтобы диагностировать катаракту, врач проверит остроту зрения и проведёт осмотр глазного дна.
Лабораторные методы исследования
Для выявления катаракты не проводят лабораторные исследования. Однако врач может назначить посев отделяемого из глаз или анализ крови, чтобы выявить сопутствующие бактериальные или вирусные заболевания, которые могли послужить причиной снижения зрения.
Инструментальные методы исследования
Чтобы выявить катаракту и подтвердить диагноз, врач проводит осмотр глаз под специальным офтальмологическим микроскопом с помощью щелевой лампы. Это исследование позволяет понять, насколько сильно повреждён хрусталик.
Врач может провести офтальмоскопию — осмотр задней части глаза. Перед процедурой в глаза закапывают капли, расширяющие зрачок. Это исследование обычно используется для оценки состояния зрительного нерва и сетчатки, но также позволяет визуализировать хрусталик.
Дополнительные исследования для диагностики катаракты:
- тест на контрастную чувствительность, чтобы оценить способность человека обнаруживать визуальные отличия между похожими цветами;
- измерение внутриглазного давления, чтобы отличить катаракту от других проблем со зрением со сходными симптомами, например от глаукомы.

Проверка контрастной чувствительности позволяет оценить способность человека видеть объекты, мало отличающиеся по яркости
Лечение катаракты
Единственный способ полностью избавиться от катаракты — сделать операцию по замене хрусталика. Однако, пока зрение не ухудшилось окончательно, человеку могут предложить глазные капли и очки, чтобы справиться с проявлениями болезни.
Консервативное лечение катаракты
Глазные капли и коррекция зрения с помощью очков — меры, которые не лечат катаракту, но помогают облегчить её симптомы. Так, глазные капли типа искусственной слезы увлажняют глаза и избавляют от сухости, а очки и линзы корректируют зрение.
Как правило, глазные капли при катаракте надо капать 1–2 раза в день. Делать это нужно длительно.
Хирургическое лечение
В России операцию по замене хрусталика на искусственный при катаракте — ультразвуковую факоэмульсификацию — можно сделать бесплатно по программе ОМС. Для этого следует обратиться к врачу, он проведёт необходимые исследования и выдаст направление на операцию, если диагноз подтвердится.
Противопоказания к операции:
- острые воспалительные заболевания,
- острые сердечно-сосудистые заболевания,
- обострение хронических заболеваний,
- острые психические нарушения.
К операции по замене хрусталика требуется стандартная предоперационная подготовка: человек должен сдать клинический анализ крови, общий анализ мочи, кровь на сифилис, ВИЧ, гепатиты В и С, а также коагулограмму.
Ультразвуковая факоэмульсификация — быстрая и безболезненная процедура, весь процесс занимает не более 15 минут. Во время неё через микроскопический разрез в глаз вводится специальная игла, проводящая ультразвук. Ультразвуковые волны определённой частоты разрушают хрусталик, а его остатки удаляют с помощью шприца. На освободившееся место помещают имплантат.
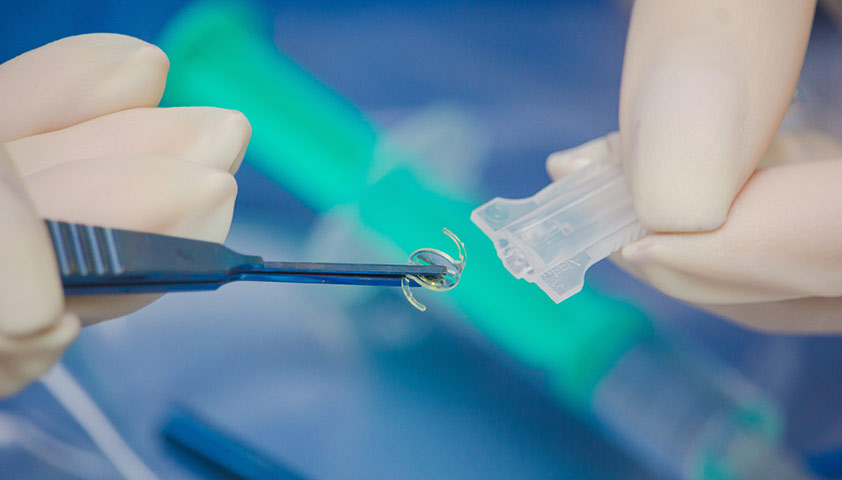
Так выглядит искусственный хрусталик
После операции пациента обычно наблюдают в течение дня и отпускают домой. Для профилактики послеоперационных осложнений ему назначают антибиотики и противовоспалительные препараты. Кроме того, в первые недели после операции запрещено тереть глаза, а также следует избегать резких наклонов и подъёма тяжестей.
Осложнения при ультразвуковой факоэмульсификации встречаются редко, не более чем в 1% случаев. У некоторых пациентов со временем может появиться повторная катаракта, она возникает из-за помутнения задней капсулы хрусталика, которая не удаляется при ультразвуковой факоэмульсификации.
Профилактика катаракты
Повлиять на развитие катаракты сложно, вероятность развития заболевания у людей старше 80 лет составляет 80%. Однако существуют некоторые меры профилактики.
Возможные способы отсрочить или замедлить катаракту:
- отказаться от курения, чтобы не разрушать слизистую оболочку глаз сигаретным дымом;
- носить солнцезащитные очки с тёмными стёклами, чтобы защитить глаза от ультрафиолета;
- добавить в рацион витамины С и Е для профилактики повреждения клеток свободными радикалами. При этом не обязательно принимать витамины дополнительно — достаточно употреблять их натуральные источники: цитрусовые, клубнику, помидоры, сладкий перец, яйца, авокадо, орехи;
- контролировать хронические заболевания, такие как сахарный диабет и артериальная гипертензия;
- защищать глаза от травм и инфекций;
- принимать препараты группы глюкокортикостероидов только по назначению врача и под его контролем.
Кроме того, важно следить за состоянием глаз и регулярно посещать офтальмолога: специалист может заметить заболевание на ранней стадии, когда лечение будет более успешным.
До 40 лет, если проблем со зрением нет, следует проходить профилактический офтальмологический осмотр раз в 5–10 лет. После 40 лет — раз в 3–5 лет. После 55 лет рекомендуемый интервал — каждые 2 года, а после 65 — каждый год.
Источники
- Катаракта старческая : клинические рекомендации / Общероссийская общественная организация «Общество офтальмологов России». 2020.
- Shiels A., Hejtmancik J. F. Genetics of human cataract // Clin Genet. 2013. Vol. 84(2). P. 120–127. doi:10.1111/cge.12182
Частые вопросы
врач-эксперт








